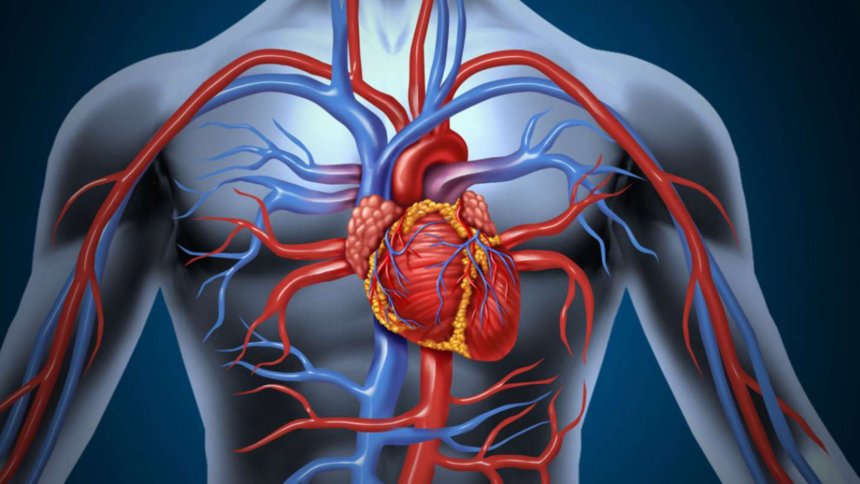
Le cœur travaille sans pause, jour et nuit, avec une exigence énergétique considérable. Pourtant, contrairement à ce que l’on imagine parfois, il ne « se nourrit » pas directement du sang qu’il éjecte dans l’aorte. Son muscle, le myocarde, dépend d’un réseau spécifique : les artères coronaires. Parmi elles, l’artère coronaire gauche occupe une place centrale, parce qu’elle irrigue une grande partie du ventricule gauche, véritable moteur de la circulation générale. Quand ce vaisseau se rétrécit ou se bouche, les conséquences peuvent être rapides, graves, parfois dramatiques.
- À quoi sert une artère coronaire et pourquoi le cœur en a besoin
- Anatomie de l’artère coronaire gauche : origine, trajet et divisions
- Territoire irrigué : pourquoi la coronaire gauche est si critique
- Comment une maladie se développe dans l’artère coronaire gauche : athérosclérose et thrombose
- Symptômes : reconnaître une atteinte de l’artère coronaire gauche
- Les examens qui explorent l’artère coronaire gauche
- Atteinte du tronc commun gauche : un cas particulier en cardiologie
- Traitements : du médicament à la revascularisation
- Cas particuliers : spasme, pont myocardique, anomalies d’origine
- Prévenir une atteinte de l’artère coronaire gauche : facteurs de risque et leviers efficaces
- Conclusion : comprendre l’artère coronaire gauche, c’est comprendre une part du risque cardiovasculaire
La formule « problème de coronaires » circule dans le langage courant, mais elle recouvre des réalités très différentes : une douleur d’effort stable, une plaque qui se fissure et déclenche un infarctus, une atteinte silencieuse chez un patient diabétique, ou encore une anomalie rare d’origine congénitale. Pour comprendre ce qui se joue, il faut revenir à la base : où se situe l’artère coronaire gauche, comment elle se divise, quel territoire elle alimente, et pourquoi sa pathologie est un enjeu majeur de santé publique.
Cet article propose une lecture claire et approfondie de l’artère coronaire gauche, avec un vocabulaire accessible mais précis : anatomie, physiologie, signes d’alerte, examens, traitements et prévention. L’objectif n’est pas de remplacer une consultation médicale, mais d’aider à comprendre les mécanismes, les décisions et les mots que l’on entend lorsqu’il est question de coronarographie, de stent, de pontage ou de « tronc commun ».
À quoi sert une artère coronaire et pourquoi le cœur en a besoin
Le myocarde est un muscle. Comme tous les muscles, il consomme de l’oxygène et des nutriments pour produire de l’énergie. Mais sa particularité est d’être en activité permanente, avec des variations d’intensité selon l’effort, le stress, la fièvre ou certaines maladies. Il lui faut donc un apport sanguin à la fois constant et adaptable.
Cet apport est assuré par les artères coronaires, qui naissent au tout début de l’aorte, juste au-dessus de la valve aortique. Elles se répartissent à la surface du cœur, puis donnent des branches qui pénètrent le muscle. Le flux sanguin coronaire varie au cours du cycle cardiaque : il est en partie freiné pendant la contraction (systole), et se fait surtout pendant la relaxation (diastole), quand le muscle se relâche. Ce détail explique pourquoi certains troubles (tachycardie, hypotension, spasme coronarien) peuvent déséquilibrer l’oxygénation cardiaque : si la diastole est trop courte ou la perfusion trop basse, le muscle souffre.
Quand l’apport d’oxygène devient insuffisant par rapport aux besoins, on parle d’ischémie myocardique. Elle peut se traduire par une douleur thoracique (angine de poitrine), un essoufflement inhabituel, une fatigue, ou rester silencieuse. Et lorsqu’une partie du muscle manque d’oxygène trop longtemps, les cellules meurent : c’est l’infarctus du myocarde.
Anatomie de l’artère coronaire gauche : origine, trajet et divisions
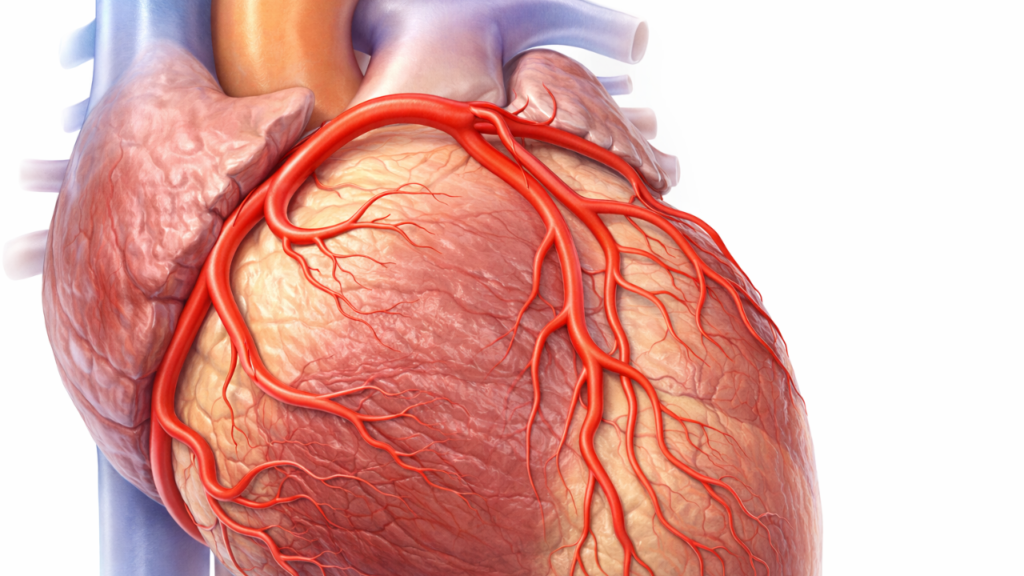
L’artère coronaire gauche naît généralement du sinus aortique gauche (aussi appelé sinus de Valsalva gauche), à la racine de l’aorte. Son segment initial est souvent court. On l’appelle parfois le tronc commun de la coronaire gauche, un terme très utilisé en cardiologie, parce que l’atteinte de ce segment a des implications particulières : il s’agit d’un « tronc » qui donne naissance aux grandes branches irriguant le ventricule gauche. Un rétrécissement significatif à cet endroit peut compromettre un vaste territoire myocardique.
Après son origine, ce tronc commun se divise le plus souvent en deux branches principales :
La première est l’artère interventriculaire antérieure, souvent abrégée en IVA, et connue internationalement sous le nom de LAD (Left Anterior Descending). Elle descend dans le sillon interventriculaire antérieur vers l’apex du cœur. Elle donne des branches septales, qui irriguent le septum interventriculaire (la cloison entre ventricule droit et gauche), et des branches diagonales, qui alimentent la paroi antérieure et une partie de la paroi latérale du ventricule gauche.
La seconde est l’artère circonflexe, abrégée en Cx. Elle contourne le cœur dans le sillon auriculo-ventriculaire gauche. Elle donne des branches marginales obtuses, qui irriguent la paroi latérale du ventricule gauche, et peut, selon les individus, donner des branches postérieures.
Dans certains cas, la division n’est pas strictement bifurquée. Il existe une trifurcation, avec une branche dite intermediaire (ramus intermedius), située entre l’IVA et la circonflexe. Cette variante anatomique est fréquente et généralement sans conséquence pathologique en soi, mais elle modifie la cartographie utilisée lors des examens et interventions.
Comprendre cette architecture est essentiel, car la localisation d’un rétrécissement (sur le tronc commun, sur l’IVA proximale, sur une diagonale, sur la circonflexe) n’a pas la même gravité potentielle ni les mêmes choix thérapeutiques.
Territoire irrigué : pourquoi la coronaire gauche est si critique
Le ventricule gauche assure l’éjection du sang dans l’aorte, donc la perfusion de l’ensemble des organes. Il travaille à haute pression, ce qui augmente ses besoins en oxygène. Or l’artère coronaire gauche irrigue une grande partie de ce ventricule gauche, notamment la paroi antérieure, latérale, et une portion importante du septum.
L’IVA, en particulier, a une réputation bien connue du public : lorsqu’elle est occluse de façon aiguë, l’infarctus peut être étendu, car il concerne souvent la région antérieure et le septum, zones essentielles au fonctionnement de pompe et au système électrique. C’est là que circulent des voies de conduction ; une atteinte sévère peut entraîner des troubles du rythme, parfois très dangereux.
La circonflexe irrigue la paroi latérale, parfois une partie de la paroi postérieure selon l’anatomie. Ce territoire peut également être critique, mais ses manifestations sont parfois moins typiques sur l’électrocardiogramme standard, ce qui peut retarder le diagnostic dans certains cas.
Un autre concept aide à comprendre les différences entre individus : la dominance coronaire. Elle est déterminée par l’artère qui donne naissance à l’artère interventriculaire postérieure (PDA). Le plus souvent, la dominance est droite, c’est-à-dire que l’artère coronaire droite donne l’artère interventriculaire postérieure. Mais dans une dominance gauche, c’est la circonflexe qui fournit cette branche postérieure. Cela signifie que chez certaines personnes, l’artère coronaire gauche irrigue encore davantage de muscle cardiaque, rendant certaines lésions plus lourdes de conséquences.
Comment une maladie se développe dans l’artère coronaire gauche : athérosclérose et thrombose
La pathologie la plus fréquente touchant l’artère coronaire gauche est l’athérosclérose. Elle correspond à la formation de plaques dans la paroi des artères, liées à une combinaison de facteurs : cholestérol LDL élevé, inflammation chronique, tabac, hypertension, diabète, âge, prédispositions génétiques, sédentarité, parfois maladies inflammatoires. La plaque athéromateuse épaissit la paroi, rétrécit la lumière du vaisseau et rend l’artère moins souple.
Pendant longtemps, ce rétrécissement peut rester partiellement compensé. Le cœur dispose de mécanismes d’adaptation, et l’ischémie ne se manifeste qu’à l’effort, lorsque la demande en oxygène augmente. C’est l’angor stable : une douleur thoracique constrictive, souvent déclenchée par la marche rapide, le froid, une côte, un stress, et calmée par l’arrêt ou certains traitements.
Mais l’événement le plus redouté survient lorsque la plaque devient instable. Une plaque peut se fissurer ou se rompre ; le sang, au contact de son contenu, active la coagulation, créant un thrombus (caillot) qui peut boucher l’artère brutalement. C’est le syndrome coronarien aigu, qui comprend l’infarctus du myocarde (avec ou sans sus-décalage du segment ST) et l’angor instable. Dans ce scénario, l’artère coronaire gauche, ou l’une de ses branches, se retrouve occluse en urgence.
La gravité dépend de la localisation. Une occlusion du tronc commun, bien que relativement moins fréquente que celle d’une branche, est une situation extrêmement critique, car elle peut compromettre d’un coup l’IVA et la circonflexe. Une atteinte proximale de l’IVA est également à haut risque, car elle prive d’oxygène un territoire étendu.
Symptômes : reconnaître une atteinte de l’artère coronaire gauche
Les symptômes de maladie coronarienne sont parfois typiques, parfois trompeurs. La douleur d’angine de poitrine classique est une oppression rétrosternale, un serrement, une brûlure profonde, parfois décrite comme un poids sur la poitrine. Elle peut irradier vers le bras gauche, les deux bras, la mâchoire, le dos, l’épigastre. Elle s’accompagne parfois de sueurs, de nausées, d’une angoisse, d’un essoufflement.
Mais le tableau peut être atypique. Certaines personnes, notamment les femmes, les personnes âgées et les diabétiques, peuvent présenter des symptômes moins évocateurs : essoufflement isolé, fatigue extrême, malaise, douleur abdominale, gêne dorsale, ou une sensation diffuse d’inconfort. Il existe aussi des ischémies silencieuses, détectées uniquement lors d’un test d’effort ou d’un enregistrement.
Dans tous les cas, une douleur thoracique récente, prolongée (plusieurs minutes), survenant au repos, ou plus intense que d’habitude, impose une réaction rapide. L’enjeu est simple : plus tôt on restaure le flux dans une artère bouchée, plus on sauve de muscle cardiaque.
Les examens qui explorent l’artère coronaire gauche
L’évaluation d’une suspicion de maladie coronarienne combine plusieurs niveaux, allant de l’examen clinique à l’imagerie invasive.
L’électrocardiogramme (ECG) est souvent le premier outil. Il peut montrer des signes d’ischémie ou d’infarctus. Mais un ECG normal n’exclut pas une atteinte coronarienne, notamment si la douleur a disparu ou si le territoire concerné est moins visible dans les dérivations standard.
Les dosages de troponines, marqueurs de nécrose myocardique, permettent de confirmer ou non une atteinte du muscle. Leur interprétation dépend du contexte clinique, de l’évolution dans le temps et d’autres causes possibles d’élévation.
L’échocardiographie peut visualiser le fonctionnement du cœur, la fraction d’éjection, et détecter des zones qui se contractent moins bien, compatibles avec une ischémie ou un infarctus. Elle est très utile en urgence et en suivi.
Pour explorer les coronaires elles-mêmes, plusieurs stratégies existent. L’angioscanner coronaire (scanner cardiaque avec injection) permet, chez certains patients, de visualiser les artères et les plaques, avec une bonne valeur prédictive pour exclure une maladie significative. Il est particulièrement utile dans des situations où le doute est réel mais le risque immédiat modéré, à condition que la fréquence cardiaque soit contrôlable et que le patient puisse recevoir un produit de contraste.
Les tests d’effort, qu’ils soient simples (ECG d’effort) ou associés à une imagerie (échographie de stress, scintigraphie myocardique, IRM de stress), évaluent la présence d’ischémie induite par l’effort. Ils aident à estimer la sévérité fonctionnelle des lésions.
Enfin, la coronarographie est l’examen de référence pour visualiser directement l’artère coronaire gauche et ses branches. Réalisée par cathétérisme, elle consiste à injecter un produit de contraste dans les coronaires et à filmer leur opacification. Elle permet de localiser les sténoses, d’en apprécier la sévérité et, si nécessaire, d’intervenir dans le même temps par angioplastie.
Dans certains cas, on complète l’analyse par des mesures de pression ou d’imagerie intracoronaire. La FFR (fractional flow reserve) ou l’iFR évaluent l’impact hémodynamique d’un rétrécissement : autrement dit, s’il réduit réellement le flux de façon significative. L’IVUS (échographie intravasculaire) ou l’OCT (tomographie par cohérence optique) donnent une vision fine de la plaque et de l’artère, utile notamment pour des lésions du tronc commun ou des zones difficiles à apprécier à l’œil.
Atteinte du tronc commun gauche : un cas particulier en cardiologie
Lorsqu’on parle de l’artère coronaire gauche, on entend souvent l’expression « atteinte du tronc commun ». Cette lésion est considérée comme une situation à fort enjeu, car ce segment alimente les deux principales branches. Une sténose significative du tronc commun augmente le risque d’événements graves si elle n’est pas prise en charge de manière adaptée.
Historiquement, la chirurgie de pontage a longtemps été la stratégie privilégiée pour ce type d’atteinte, en particulier lorsqu’elle s’associait à d’autres lésions importantes. Aujourd’hui, l’angioplastie avec stent est également une option dans certains cas, selon la complexité anatomique, le profil du patient, la présence de diabète, la fonction du ventricule gauche, et l’expérience des équipes. Le choix se fait idéalement de manière collégiale, dans ce que l’on appelle souvent une discussion « Heart Team » : cardiologues interventionnels, chirurgiens cardiaques, cardiologues cliniciens, avec une décision adaptée au cas.
Ce point illustre une réalité importante : parler de l’artère coronaire gauche, ce n’est pas seulement décrire un vaisseau. C’est aussi comprendre comment l’anatomie influence des décisions thérapeutiques lourdes.
Traitements : du médicament à la revascularisation
La prise en charge d’une maladie de l’artère coronaire gauche dépend du contexte : prévention, angor stable, syndrome coronarien aigu, lésions diffuses, atteinte du tronc commun, fragilité du patient.
Les traitements médicamenteux jouent plusieurs rôles. Ils réduisent le risque de thrombose (antiagrégants plaquettaires), abaissent le LDL-cholestérol et stabilisent les plaques (statines et autres hypolipémiants selon les situations), diminuent la charge de travail du cœur et la demande en oxygène (bêtabloquants), améliorent certains paramètres de remodelage cardiaque et de pression artérielle (inhibiteurs de l’enzyme de conversion ou apparentés), soulagent la douleur d’angor (dérivés nitrés, autres antiangineux selon les cas). Chez certains patients, des anticoagulants peuvent être indiqués, mais cela relève de situations particulières.
Lorsque les lésions sont significatives et responsables d’ischémie, ou lorsqu’il existe un infarctus en cours, la revascularisation est souvent nécessaire. L’angioplastie consiste à dilater la zone rétrécie avec un ballon et à placer un stent (souvent actif, libérant un médicament) pour maintenir l’artère ouverte. Dans l’IVA ou la circonflexe, cette stratégie est très fréquente.
Le pontage aorto-coronarien, lui, crée une dérivation autour des zones obstruées, en utilisant des greffons. Un point souvent mentionné est l’utilisation de l’artère mammaire interne gauche pour ponter l’IVA, car ce greffon a une excellente durabilité dans le temps. Le pontage est particulièrement pertinent lorsque les lésions sont multiples, diffuses, ou lorsqu’une atteinte du tronc commun s’associe à des lésions complexes.
Après un événement aigu, la réadaptation cardiaque et le suivi sont des éléments majeurs du pronostic : reprise progressive de l’activité physique, éducation thérapeutique, contrôle des facteurs de risque, soutien psychologique si nécessaire. On oublie parfois que l’infarctus est aussi un tournant de vie : l’enjeu n’est pas seulement de survivre à l’épisode, mais d’éviter la récidive.
Cas particuliers : spasme, pont myocardique, anomalies d’origine
Toutes les douleurs coronariennes ne relèvent pas d’un rétrécissement fixe par plaque. Il existe des spasmes coronariens, où l’artère se contracte de manière transitoire, réduisant brutalement le flux. Cela peut provoquer une douleur au repos, parfois avec modifications de l’ECG. Certains facteurs, comme le tabac ou des substances vasoactives, peuvent favoriser ces spasmes. Le diagnostic et le traitement sont spécifiques, et la prévention repose notamment sur l’évitement des déclencheurs et l’utilisation de médicaments vasodilatateurs adaptés.
Le pont myocardique est une variante anatomique où un segment de l’IVA passe sous une bande de muscle. Lors de la contraction, ce segment peut être comprimé. Chez beaucoup de personnes, cela reste asymptomatique. Chez d’autres, cela peut participer à une ischémie, surtout si d’autres facteurs existent. Là encore, le cas par cas prime.
Les anomalies congénitales d’origine ou de trajet de l’artère coronaire gauche sont plus rares mais importantes, notamment chez des sujets jeunes. Certaines anomalies peuvent augmenter le risque d’ischémie à l’effort, voire de mort subite, selon leur trajectoire entre les gros vaisseaux. Elles nécessitent une évaluation spécialisée.
Ces situations rappellent une idée simple : “coronaire” ne signifie pas automatiquement “cholestérol”. Le raisonnement médical doit rester ouvert aux différentes causes possibles.
Prévenir une atteinte de l’artère coronaire gauche : facteurs de risque et leviers efficaces
La prévention de la maladie coronarienne repose sur des leviers bien identifiés. Ils ne garantissent pas un risque zéro, car l’hérédité et l’âge comptent, mais ils réduisent fortement la probabilité d’événement et améliorent le pronostic lorsqu’une maladie existe déjà.
Le tabac est l’un des facteurs les plus puissants : il accélère l’athérosclérose, favorise la thrombose et altère la fonction des vaisseaux. L’arrêt du tabac est l’une des mesures les plus efficaces, même tardivement.
L’hypertension artérielle abîme les artères, augmente le travail cardiaque et favorise la progression des plaques. Son contrôle repose sur une approche combinant hygiène de vie et médicaments si nécessaire.
Le diabète modifie les artères, favorise l’inflammation et peut rendre les symptômes moins typiques. Un diabète bien contrôlé réduit les complications, mais la surveillance doit être rigoureuse.
Le cholestérol LDL élevé est un acteur majeur de la plaque athéromateuse. La correction passe par l’alimentation, l’activité physique et souvent des traitements, surtout en prévention secondaire (après infarctus, stent ou pontage) ou chez les patients à très haut risque.
L’activité physique régulière, adaptée à l’âge et aux capacités, améliore la pression artérielle, le profil lipidique, la sensibilité à l’insuline, le poids, le stress. Elle agit sur plusieurs mécanismes à la fois. De même, une alimentation riche en végétaux, pauvre en graisses trans et en excès de sel, aide à réduire les facteurs de risque. Le sommeil, la gestion du stress, la prise en charge de l’apnée du sommeil jouent également un rôle souvent sous-estimé.
La prévention ne se limite pas à des « conseils ». Elle implique un suivi, des objectifs chiffrés, une adaptation au profil du patient. Lorsqu’une atteinte de l’artère coronaire gauche a déjà été diagnostiquée, la prévention devient un traitement à part entière.
Conclusion : comprendre l’artère coronaire gauche, c’est comprendre une part du risque cardiovasculaire
L’artère coronaire gauche n’est pas un détail anatomique réservé aux manuels de médecine. C’est une structure clé de la perfusion cardiaque, dont dépendent l’efficacité du ventricule gauche et, par extension, l’irrigation de tout l’organisme. Son tronc commun, son IVA et sa circonflexe forment un réseau dont l’atteinte par athérosclérose ou thrombose peut provoquer des syndromes coronariens graves, parfois fulgurants.
Mieux connaître l’artère coronaire gauche permet de comprendre les mots du cardiologue, les raisons d’une coronarographie, le sens d’un stent ou d’un pontage, et surtout l’importance de la prévention. Car si la médecine moderne sait ouvrir une artère en urgence et sauver du muscle, le meilleur scénario reste encore celui où la plaque ne se forme pas, ou reste stable, ou est détectée avant la rupture. C’est dans cette articulation entre anatomie, risque et décisions thérapeutiques que se joue, aujourd’hui, l’essentiel de la lutte contre les maladies cardiovasculaires.
vous pouvez également lire: lili reynaud deware